糖尿病の薬物治療の話題
近畿大学医学部附属病院薬剤部 吉年 正宏
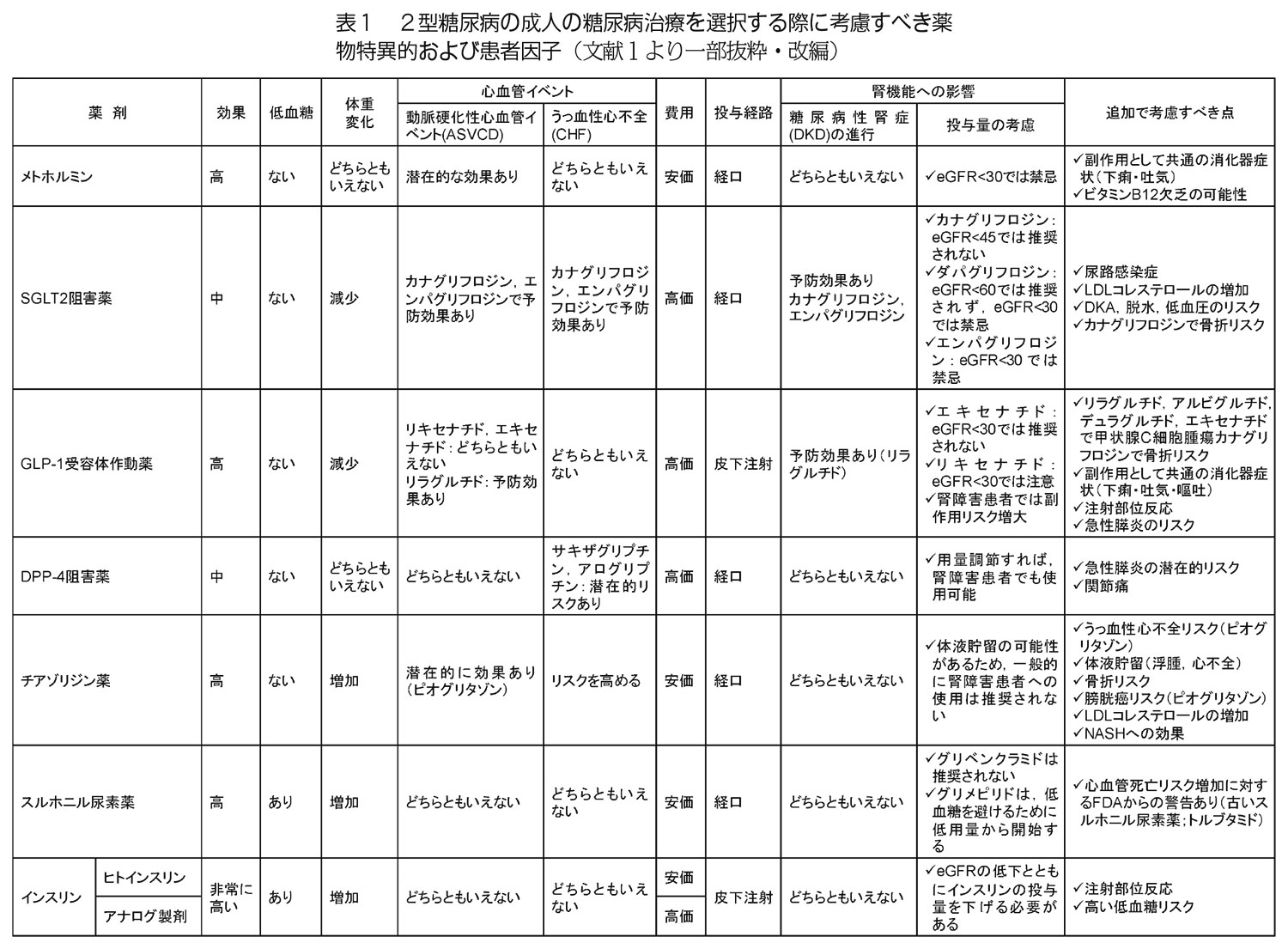
糖尿病治療薬の選択肢は、ここ数年で薬剤特性と患者因子に応じた多様化が進み(表1)、薬剤間の比較や併用療法の有効性・安全性に関する大規模臨床研究の結果が数多く報告されている。
2009年以降DPP-4阻害薬、GLP-1受容体作動薬、SGLT2阻害薬といった新薬が相次いで販売され、糖尿病の薬物治療における選択肢は大きく広がった。その後それらの問題点や様々な合併症への影響等の主作用以外の多面性が明らかになりつつあり、糖尿病治療のパラダイムシフトが起きつつある(文献1)
糖尿病の新治療の革新的薬剤 ―インクレチン関連薬―
GLP-1は小腸下部から分泌されるインクレチン関連ホルモンの一種で、体内で速やかにDPP-4によって分解される。GLP-1受容体作動薬やDPP-4阻害薬の登場により、それらの使用頻度が飛躍的に増加し、糖尿病治療の歴史が大きく変化した。
DPP-4阻害薬は、食欲抑制による体重減少効果と膵β細胞保護作用により、安定して血糖コントロールができるという特徴から、ビグアナイド系と並ぶ経口血糖降下薬の中心的な薬剤となりつつある。インスリン製剤は最も確実な血糖降下薬であるが、DPP-4阻害薬との併用によりグルコース依存的にインスリン分泌の促進と、グルカゴン分泌抑制により血糖コントロールを効率よく改善できる。そのため、体重増加や低血糖のリスクが比較的少ないとされる。
なお、日本糖尿病学会からインクレチン関連薬の適正使用に関する注意喚起が公開されているため十分確認しておきたい。
GLP-1受容体作動薬の留意すべき点
食欲抑制・体重減少効果のほか、動脈硬化進展予防効果や腎保護効果、認知症予防効果といった多面的効果が報告されている(文献2)。体重減少効果については、インクレチン関連薬とSGLT2阻害薬とでは機序が異なる。すなわち、前者が食欲抑制や胃腸運動低下等によるエネルギー摂取量の減少によるものに対し、後者は尿糖排泄量の増加に伴うエネルギーロスによる。
周知の通り、インスリン分泌が高度に低下している患者において、インスリン製剤からGLP-1受容体作動薬に切替え後、糖尿病性ケトアシドーシスを発症し、死亡例が報告されたため10年にブルーレターが発出された。まずは、本薬剤の処方前に血中Cペプチド(CPR)を測定し、インスリン依存状態でないことを確認しておくことが重要である。
現在のところGLP-1受容体作動薬は注射のみであるが、GLP-1アナログの経口製剤が治験段階に入っており、今後糖尿病治療薬の位置づけにも注目したい。
新しい作用機序を有する2型糖尿病治療薬 ―SGLT2阻害薬―
14年に発売されたSGLT2阻害薬は、腎での尿糖再吸収抑制(尿糖排泄促進)というユニークな機序を有し、日本国内では7種類目の経口血糖降下薬となる。糖尿病患者では近位尿細管でのSGLT2の発現が増加するため、糖吸収が促進されることが知られている。SGLT2阻害薬はこの糖吸収の過程を効率よく阻害できるため、膵β細胞や他の臓器に負担をかけることなく、近位尿細管に選択的に作用する。したがって、他の治療薬の作用に影響を与えにくいことから、他の薬剤との組み合わせが可能になるため使いやすい。
ただし、尿路・性器感染症など本薬剤に特徴的な副作用をはじめとする重篤な副作用等が多く報告されており、日本糖尿病学会から、「適正使用に関するRecommendation」が公表されているので留意しておく必要がある(表2、文献3)

SGLT2阻害薬に期待される多面的効果 ―臓器保護効果―
SGLT2阻害薬には、血糖降下作用のほか、血圧低下、体重減少やインスリン分泌能およびインスリン抵抗性の改善といった予測された効果以外にも、多面的効果が明らかとなってきている。エンパグリフロジンに対して行った試験(心血管疾患既往のあるハイリスク患者を対象であるが)において、SGLT2阻害薬投与群で心・腎保護効果が観察期間の非常に早期より確認され、強いインパクトを与えた(文献4)
いずれにせよ、数年後を見据えた「予防的効果」ではなく、現在の病態に対する「治療的効果」と期待できる点で興味深い。とりわけ、投与早期の段階でイベント発症を抑制し得るという点は特筆に値し、当初予測されていた効果をはるかに超えた。今後の糖尿病関連血管合併症に対する新規治療標的の解明のためにも、臓器保護効果の詳細な機序の解明が求められる。
おわりに
糖尿病治療は、単に血糖値を下げることが目的ではなく、合併症の発症・進展を最小限にとどめ健康な人と変わらない生活を送ること(QOLの維持)にある。そのため、食事療法や運動療法といった生活習慣の改善が最優先され,コントロールが不良の場合には薬物療法が必要となる。
既存の経口血糖降下薬に加えて、様々なエビデンスの蓄積や新規作用機序を持つ薬剤の登場により治療の選択肢が増えたことは喜ばしい。その一方で、高齢化の進展による、患者個々のライフスタイルや社会的背景などの変化に伴い、今後は病態に応じて治療薬の選択を含めた治療法の細分化が進んでいくかもしれない。そのためにも、われわれはエビデンスを正しく理解し、合併症診療も含めた幅広い知識が一層必要となることから、院内外の医療スタッフ同士のより緊密な連携が重要になってくる。
参考文献
(1)Meier J : GLP-1 receptor agonists for individualized treatment of type 2 diabetes mellitus, Nat. Rev. Endocrinol, 8 : 728-742, 2012.
(2)American Diabetes Association : Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes-2018. Diabetes Care, 41(Supplement 1): S73-S85, 2018.
(3)SGLT2阻害薬の適正使用に関する委員会, 「SGLT2阻害薬の適正使用に関する Recommendation」2016年5月12日改訂版, http://www.fa.kyorin.co.jp/jds/uploads/recommendation_SGLT2.pdf 2018年5月9日参照
(4)Zinman B, Wanner C, Lachin JM et al : Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N. Engl. J. Med. 373 : 2117-2128, 2015
出典:薬事日報









薬+読 編集部からのコメント
糖尿病は患者数が多く、次々と治療薬や、治療薬の併用療法に関する大規模研究が発表されています。
糖尿病の患者さんに投薬するとき考慮すべきリスクファクター、費用、使いやすさなど、最近の研究内容を読んでみましょう。